15 avril 2020 - Bloqueurs du système rénine-angiotensine-aldostérone et Covid-19 : stop aux appréhensions médicale et médiatique…
Correspondance : Daniel Letonturier
Service de médecine gériatrique aiguë (unité Covid), hôpital gériatrique de l’Isle-Adam Parmain, France
Mots clés : coronavirus, Covid-19, inhibiteurs de l’enzyme de conversion, antagonistes des récepteurs de l’angiotensine de type II, syndrome de détresse respiratoire aiguë
⇐ Retour au dossier "Actualités COVID-19"
Une ample littérature consacrée au traitement par inhibiteurs de l’enzyme de conversion (IEC) et antagonistes des récepteurs de l’angiotensine de type II (ARA-II), chez les patients hypertendus, diabétiques avec ou sans micro- et macro-albuminurie, coronariens en phase précoce de postinfarctus et insuffisants cardiaques a largement démontré leur rôle protecteur vis-à-vis de la réduction de la mortalité cardiovasculaire autant que de la dégradation du débit de la filtration glomérulaire et, finalement, de la mortalité toutes causes chez le sujet insuffisant cardiaque chronique à fonction ventriculaire gauche altérée ou préservée [1].
Plusieurs études menées lors des épidémies de SARS-Cov1, entre 2002 et 2004, et de MERS-Cov, entre 2012 et 2018, ainsi que depuis l’émergence en Chine de la pandémie Covid-19, ont accrédité l’hypothèse inquiétante que les inhibiteurs du système rénine-angiotensine-aldostérone (SRAA) pouvaient être un facteur de mauvais pronostic vital ou d’aggravation de la maladie Covid-19, en déclenchant la régulation à la hausse – c’est-à-dire la surexpression – d’une enzyme ressemblant à l’enzyme de conversion nommée ACE-2 (pour angiotensin-converting enzyme 2). Cette inquiétude est en outre alimentée par l’observation des caractéristiques médicales des patients chinois infectés SARS-Cov2, dont l’état de santé semblait principalement s’aggraver en présence de comorbidités telles que le diabète, l’hypertension artérielle (HTA) ou les pathologies cardiovasculaires, générant une prévalence prédominant plus particulièrement parmi les eujstes traités par bloqueurs de SRAA. Aussi le doute s’est-il installé, concernant le maintien de ces traitements en population malade, tant chez les patients – se traduisant en termes de compliance – que chez les médecins, généralistes ou spécialistes, qui s’interrogent sur leur prescription, tant en renouvellement qu’en instauration, en contexte épidémique.
Il est ainsi devenu crucial de savoir si le rapport bénéfice/risque de ces produits demeure favorable chez les sujets infectés Covid-19. La recherhe a en effet d’ores et déjà établi l’existence d’une véritable interaction entre le nouveau coronavirus et le système SRAA. Cette dernière est-elle pour autant reliée à une physiopathologie spécifique menaçante face au risque de lésions pulmonaires et de SDRA — lesquels peuvent d’ailleurs être induits directement par le coronavirus ?
La mise au point de Vaduganathan et al. dans le contexte actuel de la maladie Covid-19 [2]
Au sein du SRAA, l’ACE-2 est une enzyme monocarboxypeptidase qui catalyse la conversion de l’angiotensine II en angiotensine 1-7. Physiologiquement, elle contrecarre l’activation du système SRAA. L’angiotensine 1-7 exerce en effet une action vasodilatatrice, protectrice du système cardiovasculaire. Or, l’administration de bloqueurs du récepteur d’angiotensine induit chez l’animal une surexpression de l’ACE 2 dans divers organes dont le cœur et une augmentation de l’excrétion urinaire de la composante soluble de l’ACE 2. Comme cela avait été démontré avec l’agent du SARS-Cov-1, l’ACE-2 constitue le récepteur fonctionnel de prédilection du Cov-2, permettant, après fixation, son entrée dans les cellules du lit vasculaire pulmonaire. À la suite de cette phase virale d’endocytose, le complexe viral se trouve inclus à l’intérieur des cellules pneumocytes de type 2, et la surface de ces dernières se trouve dépourvue du matériel enzymatique ACE-2 (figure 1). L’extrapolation de ces résultats, obtenus chez l’animal, à l’homme traité par des médicaments bloqueurs du SRAA suppose une régulation à la hausse de l’ACE-2 pouvant favoriser une augmentation de charge virale chez le sujet contaminé, et donc le déclenchement d’une maladie Covid-19 avec un risque accru de défaillances organiques. Il s’ensuit une accumulation d’angiotensine II circulante à l’origine d’une activation locale ou d’un emballement du SRAA qui pourrait faciliter la survenue de lésions pulmonaires en lien avec une charge virale elle-même renforcée.
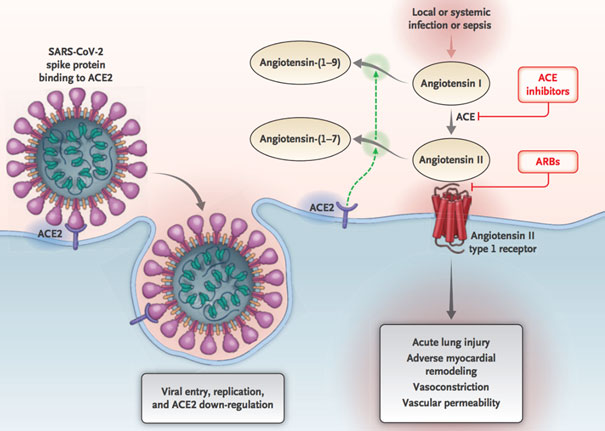
Figure 1
Interaction entre le SARS-Cov2 et le système rénine-angiotensine-aldostérone (SRAA). (d’après Vaduganathan M et al, NEJM March 30,2020 [2]). L’ACE 2 convertit l’angiotensine II en angiotensine 1-7 et l’angiotensine I en angiotensine 1-9. Pourtant, l’ACE 2 n’est pas bloquée par les inhibiteurs de l’enzyme de conversion qui empêchent la conversion de l’angiotensine I en angiotensine II. Le spike de la glycoprotéine du SARS-Cov2 se fixe avec l’ACE 2 à la surface des cellules pneumocytes puis la pénétration intracellulaire du complexe viral se fait par endocytose aboutissant à une diminution de l’expression de l’ACE 2 membranaire de surface cellulaire. C’est la perte de l’ACE 2 membranaire qui implique l’accumulation d’angiotensine II circulante.
Pour la pratique dans le contexte actuel de la maladie Covid-19
Il importe de rappeler que malgré une homologie structurelle forte entre l’enzyme de conversion et l’ACE-2 (40 % d’identité et 61 % de similarité), les sites actifs de ces deux enzymes sont bien distincts. Aussi les IEC, dans leur usage clinique courant, n’influent-ils certainement pas directement sur l’activité de l’ACE-2 ou sa surexpression moléculaire [3]. En dépit d’une surrégulation de l’ACE-2, induite par l’inhibition du SRAA, et du surrisque théorique d’une susceptibilité à l’agression virale, il n’existe à ce jour aucune donnée probante concernant une relation de cause à effet entre une suractivité d’ACE-2, la survenue d’une infection SARS-Cov2 compliquée et une mortalité accrue [4]. L’expression de l’ACE-2 n’est en outre pas nécessairement corrélée avec le degré de l’infection. En d’autres termes, aucun lien entre l’importance de l’expression de l’ACE 2 et la morbimortalité n’a jusqu’à présent été observé chez les patients Covid-19, et le lien entre le traitement par IEC et/ou ARA-II n’existe pas au regard de l’evidence-based medecine. Cependant, une voie de recherche thérapeutique intéressante s’est focalisée sur un ACE-2 recombinant soluble humain administré chez les patients Covid-19 et qui aurait le double impact de faire diminuer la charge virale (en séquestrant les particules virales pour empêcher leur interaction avec l’ACE-2 membranaire) et de limiter les effets délétères de l’activité produite par l’angiotensine II (vasoconstriction, rétention hydrosodée, fibroses pulmonaire et cardiaque) grâce à une normalisation de l’activité ACE-2 et une augmentation des taux d’angiotensine 1-7, vasoprotectrice. Bien évidemment, des études scientifiques validées doivent évaluer les éventuels effets thérapeutiques (efficacité et sécurité) des inhibiteurs du SRAA dans la population des sujets infectés à Covid-19. Quoi qu’il en soit, leur suspension ou leur arrêt brutal chez les patients à haut risque cardiovasculaire est plus à même d’engendrer une instabilisation rapide de l’état, avec la survenue de graves complications (insuffisance cardiaque aiguë, infarctus du myocarde, cardiomyopathie dilatée, accident vasculqire cérébral ischémique, HTA réfractaire, mort subite, etc.).
En définitive, en l’absence de données fiables, les auteurs experts [2-4] conseillent vivement de continuer le traitement par bloqueurs de SRAA tant que la pertinence clinique est présente, du fait de la condition cardiovasculaire du patient, et ce malgré l’infection par le Covid-19.
Liens d’intérêt
L’auteur déclare n’avoir aucun lien d’intérêt en rapport avec cet article.
Références
1. Lund L-H, Benson L, Dahlström U, Edner M. Association between use of renin-angiotensin system antagonists and mortality in patients with heart failure and preserved ejection fraction. JAMA 2012 ; 308 (20) : 2108-17.
2. Vaduganathan M, Vardeny O, Michel T, Mc Murray J-JV, Solomon S-D et al. Renin-angiotensin-aldosterone system inhibitors in patients with Covid-19. NEJM, March 30, 2020, https://doi:10.1056/NEJMsr2005760
3. Jan Danser A-H, Epstein M, Batlle D. Renin-angiotensin sustem blockers and the COVID-19 pandemic. At present there is no evidence to abandon renin-angiotensin system blockers. Hypertension 2020, https://doi:10.1161/HYPERTENSIONAHA.120.15082
4. Kuster G-M, Pfister O, Burkard T, Zhou Q, Osswald S et al. SARS-Cov2 : should inhibitors of the renin-angiotensin system be withdrawn in patients with COVID-19 ? European Heart Journal March 20, 2020, https://doi.org/10.1093/eurheartj/ehaa235
